
Für jedes Gelenk einen Spezialisten.
Auch für Ihre Wirbelsäule
Die Wirbelsäule mit ihrer enorm wichtigen autochthonen Muskulatur stellt ein komplexes gesamtheitliches System dar, das zum einen den aufrechten Gang garantiert und zum anderen von außen einwirkende Kräfte elastisch auffangen kann.
Damit das überhaupt möglich ist besteht die Wirbelsäule aus einzelnen funktionellen Einheiten, den Bewegungssegmenten.
Jedes einzelne Segment muss die Vielfältigkeit der Bewegungsebenen in spezieller Weise erfüllen, gleichzeitig aber auch massiven Druck- und Stoßbelastungen trotzen.
Ob Bandscheibenvorfall, Rückenschmerzen, Skoliose Osteoporose oder Spinalkanalstenose, wir kennen uns aus. Sprechen Sie uns an und vereinbaren Sie Ihren Termin bei uns in der Orthopädie Praxis Klinik in Karlsruhe.

Auch für Ihre Wirbelsäule
Rückenschmerzen können akut (bis zu sechs Wochen bestehend) oder chronisch (Dauer über 12 Wochen) und spezifisch oder unspezifisch in Erscheinung treten.
Liegt dem Schmerz an der Wirbelsäule eine Krankheit zugrunde, so sprich man von spezifischen Rückenschmerzen (Verletzungen, Frakturen, Bandscheibenvorfälle, Infektionen oder Tumore). Falls nichts auf eine ernstere strukturelle Ursache hinweist, so handelt es sich um unspezifische Rückenschmerzen, meist muskulärer Art. Letztere sind in aller Regel harmloser Natur.
Entscheidend ist die Anamnese, um die Schmerzursache bereits vor der eigentlichen Untersuchung möglichst eingrenzen zu können.
Nicht immer haben Schmerzen eine rein körperliche Ursache - häufig spielt auch die psychische Verfassung eine Rolle bei der Entstehung von Rückenschmerzen. So können Belastungen und Konflikte im sozialen und familiären Umfeld oder am Arbeitsplatz ebenso wie Stress und Leistungsdruck die Muskulatur des Rückens verspannen. Dauerhafte Verspannungen führen zu Schmerzen. Im Gespräch können hier Ursachen eruiert und erste Lösungsansätze erarbeitet werden.
An das ärztliche Gespräch schließt sich die körperliche Untersuchung an, die ebenfalls einen entscheidenden Beitrag im Rahmen der Gesamtdiagnostik liefert. Zur genaueren Untersuchung bietet sich je nach Fragestellung schlussendlich die bildgebende Diagnostik an.
Die meisten Rückenschmerzen sind funktionelle Probleme der Haltemuskulatur bzw. einseitiges Training und damit recht einfach therapierbar. Gezielte Bewegungen und ein regelmäßiges Training der Rückenmuskulatur können in den meisten Fällen Abhilfe schaffen. So kann sich mitunter durch das Training der Bauchmuskulatur auch der Schmerz am Rücken verbessern. Manchmal sind auch detonisierende und muskellockernde Übungen und Anwendungen zur Schmerzreduktion notwendig.
Sprechen Sie hier direkt unser orthio-Praxisteam an.
Wir helfen Ihnen mit individuellen Trainingsplänen gerne weiter.
Im Falle schwerwiegender Ursachen der Rückenschmerzen wie Bandscheibenvorfällen oder aber insbesondere auch Infektionen sind operative Maßnahmen teilweise zielführender oder gar notwendig.
Auch hierfür haben wir Spezialisten in der orthio-Praxisklinik, die mit Ihnen zusammen entsprechende weitere Schritte planen und Sie unterstützen.
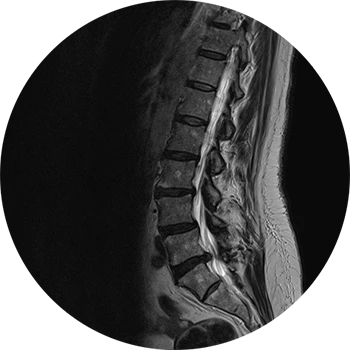
Ursachen:
Die Ursache von Bandscheibenvorfällen sind meist altersabhängig. Neben zunehmender Belastung des entsprechenden Bandscheibensegmentes ist häufig, durch fehlendes Training / fehlende Belastung ausgelöst, der Stoffwechsel des Bandscheibengewebes verlangsamt (bradytroph).
Symptomatik:
In den ersten zwei Jahrzehnten des Lebens überwiegen lokale Lumbalsyndrome im Bereich der LWS, da hier lediglich Protrusionen (Vorwölbungen) des ausgesprochen elastischen und wasserhaltigen Bandscheibenkerns (Nucleus pulposus) vorkommen.
Mit zunehmendem Alter (bis ca. 60. Lebensjahr) treten aufgrund von Degenerationen kleinere Einrisse im Faserring der Bandscheiben (dem Anulus fibrosus) auf, durch die es zu Verschiebungen des flüssigen Kerns kommen kann. Solche Verschiebungen können dazu führen, dass sich Bandscheibengewebe weit in den Spinalkanal vorschiebt und auf nervale Strukturen drückt (Prolaps) oder aber auch regelrecht abreißt und zu einem freien Sequester führt. Mit Abnahme des entzündlichen Prozesses sind Teilprozesse rückgängig, sodass die ausstrahlenden und ggf. kombiniert lokalen Rückenschmerzen wieder verschwinden.
Ab dem 60. Lebensjahr nimmt die Elastizität des Kerns und auch des Faserrings deutlich ab, sodass es nur noch selten zu einem fulminanten Bandscheibenvorfall (Prolaps) kommt. Vorherrschend sind hier dann eher Verschleißerscheinungen wie Osteochondrosen oder Spondylosen.
Diagnostik:
Klinisch ergibt sich bei den Lumbalsyndromen z.B. ein breites Schmerzbild am Rücken und auch an den Beinen. Ausbreitung, Intensität und auch Fehlhaltung aufgrund neurologischer Symptome variieren mitunter erheblich.
Daher ist es ratsam nach Ausfallerscheinungen (z.B. Fußheberschwäche etc.) und auch Blasen- und Mastdarmbeschwerden zu fragen. Über einen Nervendehnungsschmerz (z.B. beim Lasègue-Test oder Bragard-Gowers-Zeichen) sollten auch die Reflexe seitengleich geprüft werden.
Ein Röntgenbild kann erste Hinweise auf die zugrunde liegende Problematik liefern. Die Domäne der bildgebenden Diagnostik, gerade im Hinblick auf die Schwere der Bandscheibenveränderungen, ist die MRT-Diagnostik. In einzelnen Fällen ist auch eine CT-Diagnostik zur Darstellung knöcherner Ursachen (gerade degenerativer Veränderungen etc.) denkbar.
Therapie:
Bandscheibenproblematiken werden in über 80% der Fälle konservativ therapiert. In der Akutphase sind die orale Schmerztherapie und auch die Schaffung der Entlastung zielführend. Als zweiter Schritt sollte die eine Lockerung (Detonisierung) der Muskulatur aufgrund der stattgefundenen reaktiven Muskelantwort erfolgen z.B. mittels Wärmetherapie, Elektrotherapie, etc. Auch Extensionsbehandlungen oder orthopädische Hilfsmittel kommen ab und an zum Einsatz. Rückenschulung, rückengerechtes Verhalten, Kräftigung der Bauchmuskulatur etc. sind weitere Maßnahmen, die in Eigenregie oder aber auch mittels der Physiotherapie folgen.
Bei ausgeprägter Schmerzsymptomatik kann auch der Einsatz von Cortison oral oder aber auch gezielt lokal mittels Injektionen erfolgen (sog. LSPA = lumbale Spinalnervenanalgesie).
Sind konservative Therapiemaßnahmen nicht erfolgsversprechend (relative OP-Indikation) oder aber die eigentliche Symptomatik zeigt massive neurologische Auffälligkeiten bis Ausfallerscheinungen muss mitunter über operative Interventionen diskutiert werden (absolute OP-Indikation). Es kommen dann minimalinvasive und endoskopisch gestützte OP-Techniken zum Einsatz. Goldstandard ist dabei die Nukleotomie in mikrochirurgischer Technik.
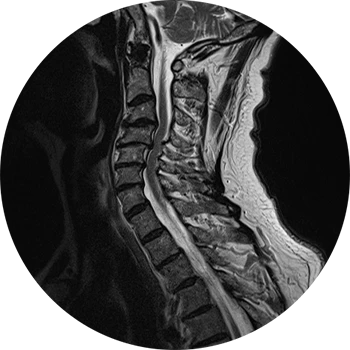
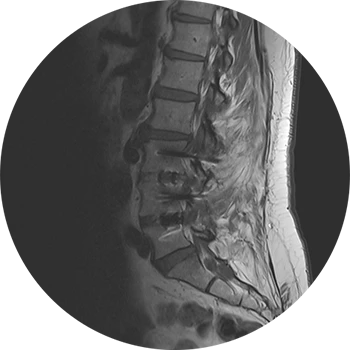
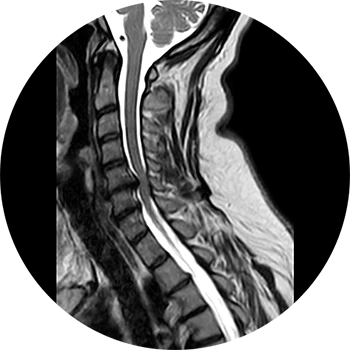
Ursachen:
Die am häufigsten vorherrschende Spinalkanalstenose ist erworben und degenerativ bedingt. Durch knöcherne Anbauten im Rahmen der Osteochondrose oder aber auch einer weichteiligen Beteiligung kommt es zur Einengung des Wirbelkanals.
Weitere mögliche Ursachen erworbener Spinalkanalstenosen sind Wirbelgleiten (Listhesen) oder nach operativen Eingriffen / posttraumatisch.
In den meisten Fällen entstehen die Engen sehr langsam und werden daher über einen langen Zeitraum symptomlos toleriert. Mit Auftreten von Nervenwurzelirritationen wird die Spinalkanalstenose dann plötzlich symptomatisch und schmerzhaft.
Symptomatik:
Meist ist die Rede von plötzlich einsetzenden und einschießenden Beschwerden am Rücken, häufig auch belastungsabhängig. Bei Gefühlsstörungen (Parästhesien) und Lähmungserscheinungen bei überwiegendem Auftreten im Stehen oder beim Gehen spricht man von einer „Claudicatio spinalis“. Wie auch bei Bandscheibenproblemen werden ausstrahlende Schmerzen bis in die Oberschenkel oder der Waden angegeben. Vorneübergeneigte Haltungen, wie beim Radfahren, führen häufig zu einer Erleichterung der Symptomatik.
Diagnostik:
Wie immer ist die Anamnese und auch die körperliche Untersuchung enorm wichtig, um Differentialdiagnosen ausschließen zu können. Eine Röntgenaufnahme in zwei Ebenen kann ebenfalls bereits entscheidende Informationen liefern. Mittels CT werden die Engen und deren Ursachen genauer und präziser dargestellt. Die beste Aussage liefert das Myelo-CT. Zunehmend wird auch die MR-Myelographie genutzt, da das Verfahren nicht-invasiv ist.
Therapie:
In aller Regel wird mittels Schmerzmitteln und physikalischer Therapie versucht eine Linderung der Beschwerden zu erwirken. Daneben baut die konservative Therapie auf lokale Injektionsbehandlungen, um die plötzliche Schmerzverstärkung, und damit die Wurzelreizung, einzudämmen.
Gelingt es nicht mittels dieser Therapiemaßnahmen eine Besserung der Beschwerden zu erzielen oder überwiegt eine neurologische Symptomatik müssen operative Therapien in Erwägung gezogen werden. Dabei erfolgt je nach Schwere der Stenose eine Hemilaminektomie oder Laminektomie mit vollständiger Entfernung des Wirbelbogens.
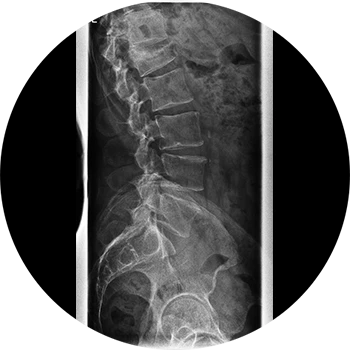
Ursachen:
Bei der Spondylolisthesis handelt es sich um eine ventrale oder dorsale Verschiebung zwischen zwei Wirbelkörpern entweder aufgrund einer Fehlbildung der Pars interarticularis (Spondylolyse) oder aufgrund einer Verletzung. Am häufigsten ist die Lendenwirbelsäule (LWS) davon betroffen, am häufigsten hier das Segment L4/L5.
Die Ursachen sind bis heute größtenteils unbekannt. Diskutiert werden repetitive mechanische Faktoren (beispielsweise Überbelastungen des LWS-Segmentes) oder aber iatrogen im Rahmen stattgehabter operativer Therapien.
Ca. 4-6% der erwachsenen Bevölkerung sind betroffen. Höhere Inzidenzen konnten bei Geräteturnern und Wasserspringern beobachtet werden.
Symptomatik:
Leitsymptome sind Rücken- und Beinschmerzen. Lumbalgien sind durch Kompensationsmechanismen der Haltemuskulatur, die radikuläre Symptomatik mit Ausstrahlung in die Beine am Ehesten aufgrund der mechanischen Reizung im betroffenen Gleitsegment zu erklären.
Diagnostik:
Im klinischen Bild findet sich häufig eine vermehrte Lendenlordose und teilweise gar eine Stufenbildung der Dornfortsatzreihe. Die Funktionsprüfung ist vorrangig in der Nervendehnung (Lasègue oder Bragard) positiv.
Goldstandard der bildgebenden Diagnostik sind Röntgenaufnahmen in zwei Ebenen, in welchen auch die Klassifikation nach Meyerding beurteilt wird. Funktionsaufnahmen in Flexion und Extension können die Mobilität des Wirbelkörpergleitens beurteilen.
Beim Vollbild des Wirbelkörpergleitens, der Spondyloptose, ergibt sich das Bild eines umgekehrten Napoleonhutes.
Ergänzend kann zur Beurteilung resultierender Engen eine lumbale Myelographie erfolgen.
Therapie:
Leichtere Formen der Spondylolisthesis lassen sich konservativ mit Einnahme von Schmerzmitteln, detonisierenden Maßnahmen und auch einem gezielten muskulären Rumpftraining beheben.
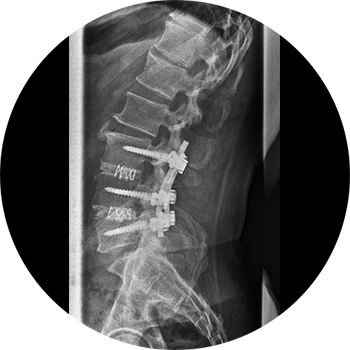
Bei Schmerzpersistenz oder gar drohendem Abkippen des Gleitwirbels („Spondyloptose“) sollte operativ der betroffene Wirbel wieder reponiert und anschließend meist von dorsal mittels Pedikelschrauben stabilisiert werden.
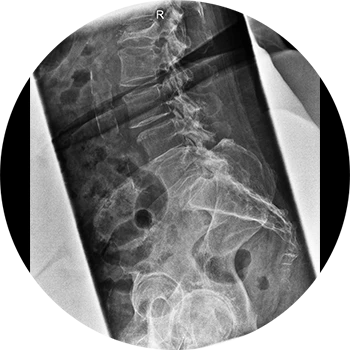
Ursachen:
Ursächlich kommen entweder ein verminderter Knochenaufbau oder ein vermehrter Knochenabbau in Frage. Kombinierte Formen sind denkbar.
Unterschieden werden die häufigere primäre und die seltenere sekundäre Osteoporose, wobei erstere durch genetische oder hormonelle Ursachen ausgelöst sind und letztere durch definierte Krankheitsbilder wie das Cushing-Syndrom oder hormonablative Verfahren im Rahmen einer Tumorerkrankung (bspw. Mamma-CA / Prostata-CA) induziert sind.
Symptomatik:
Symptomatisch wird eine Osteoporose sehr häufig durch Frakturen bei niedrig-energetischen Traumata, in einigen Fällen gar nur bei falschen Bewegungen und plötzlich einsetzenden Rückenschmerzen. Bagatelltraumata können auch die Ursache für die sehr häufig osteoporosebedingten proximalen Femurfrakturen sein, die mit über einem Drittel die häufigsten osteoporosebedingten Knochenbrüche ausmachen.
Diagnostik:
Diagnostik und Therapie basieren klar auf der vom Dachverband DVO empfohlenen S3-Leitlinie: bei erhöhtem individuellen Frakturrisiko (ca.20 % in den nächsten 10 Jahren) wird eine Basisdiagnostik mit ausführlicher Anamnese, körperlicher Untersuchung und Basislabor empfohlen. Darüberhinaus sollte eine Röntgenaufnahme in zwei Ebenen und eine Knochendichtemessung (DXA = Dual-X-ray-Absorptiometry) durchgeführt werden.
Für spezielle Fragestellungen bei sekundären Osteoporoseformen kann auch eine Knochenbiopsie in Erwägung gezogen werden.
Therapie:
Wie auch schon bei der Diagnostik wird die Osteoporose leitliniengerecht in Stufenform therapiert. Die medikamentöse Basistherapie besteht dabei in einer Substitution mit Kalzium und Vitamin D. Ggf. können zusätzlich entweder oral oder i.v. Bisphosphonate oder Parathormon appliziert werden.
Unterstützend sind eine angepasste Schmerzmedikation wie auch physikalische Therapiemaßnahmen ratsam und individuell zu klären.
Im Falle eingetretener Frakturen ist eine entsprechende Frakturversorgung in der jeweiligen Form notwendig.
Ursachen:
Beim Morbus Bechterew handelt es sich um eine Erkrankung aus dem rheumatischen Formenkreis, den sogenannten seronegativen rheumatoiden Spondylitiden. Dieser Formenkreis zeichnet sich dadurch aus, dass keine Rheumafaktoren nachweisbar sind, dennoch aber Manifestationen an Auge, Genitaltrakt oder der Haut möglich sind.
Konkrete Auslöser wie es zu einem M. Bechterew kommen kann sind nicht bekannt. Lediglich die Tatsache, dass es sich um eine Autoimmunerkrankung handelt und ein hoher Prozentsatz der Betroffenen mit dem Gen HLA-B27 assoziiert ist konnte nachgewiesen werden.
Symptomatik:
Die Symptomatik ist oft unspezifisch. Aufgrund des entzündlichen Charakters kann es zu nächtlichen Rückenschmerzen kommen, die im Tagesverlauf im Gegensatz zu degenerativ bedingten Kreuzschmerzen nachlassen. Auch begleitende Entzündungen großer Gelenke können ein erstes Indiz auf eine solche Autoimmunerkrankung sein. Auch bei parallel bestehender Sehnenentzündungen (z.B. Plantarfasziitis) sollte man aufhorchen. Setzen Verknöcherungen (Ossifikationen) ein, so kommt es zur Hypomobilität und Immobilisationsosteoporose. Die Lungenkapazität kann schwinden, auch aufgrund der Höhenminderung der thorakalen Wirbelvorderkanten mit dem typischen Bild der Kyphosierung.
Diagnostik:
Die Röntgendiagnostik ist im Anfangsstadium leider nicht sehr hilfreich, da mitunter knöchern noch keine Veränderungen ersichtlich sind. Um die typischen Entzündungsprozesse sichtbar zu machen ist eine Szintigraphie denkbar. Beginnende destruktive Veränderungen können mitunter auch durch die Computertomographie (CT) aufgezeigt werden. Erst in fortgeschrittenen Stadien mit knöcherner Durchbauung ergibt sich auch im Röntgen das typische und charakteristische Bild der Bambusstabwirbelsäule.
Therapie:
Kausaltherapeutische Behandlungen können mittels Antikörper TNF-α erfolgen. Ansonsten besteht das Ziel in einer symptomorientierten und symptomatischen Therapie (Cortison, Schmerzmittel etc.) der Schübe. Wichtige Stütze bei bekannter Versteifung der Wirbelsäule ist die Physiotherapie, die die Mobilität Betroffener so lange als möglich aufrechterhalten soll. Bei Beteiligung der Lunge mit Funktionseinschränkungen sind Atemtherapien ratsam.
Operative Maßnahmen sind erst bei massiver Kyphose mit Einschränkung des Blickfeldes etc. notwendig.
Ursachen:
Die Ursachen muskulärer Dysbalancen liegen gehäuft in der statischen Überlastung der Bewegungsmuskulatur (für die Dynamik zuständig) bei gleichzeitig abgeschwächter Haltemuskulatur (für die Statik zuständig) im Körper (z.B. zu viel Sitzen, zu wenig Bewegung, Überlastungen im Sport etc.). Durch Verkürzung und Verspannung der entsprechenden Muskulatur entsteht ein Ungleichgewicht zu den jeweiligen muskulären Antagonisten. Dieses Missverhältnis führt letztlich zu Durchblutungsstörungen der Muskulatur und damit Schmerzen und vor allem auch zu immer wiederkehrenden Blockierungsphänomenen vorrangig im Bereich der Wirbelsäule. Fehlhaltungen und Schiefstände sind die Folge.
Symptomatik:
Neben den störenden Halteschwächen und häufig Verkrümmungen steht ein muskulärer Schmerz im Vordergrund, der auch mit einfachen oralen Schmerzmitteln teilweise nicht bekämpft werden kann. Beispielsweise können muskuläre Defizite im Bereich der HWS auch zu Kopfschmerzen oder Schwindel führen.
Diagnostik:
Die Diagnose wird klinisch gestellt im Rahmen der Anamnese, klinischen Untersuchung, Begutachtung und Funktionsprüfung. Bildgebende Verfahren sind untergeordneter Natur und können mitunter nur Steilfehlhaltungen der Wirbelsäule aufgrund der muskulären Veränderungen zeigen.
Therapie:
So banal die Ursache häufig ist, so einfach ist auch die Therapie. Gerade bei Verspannungen aufgrund eines fehlenden Bewegungsausgleiches sollte an einer regelmäßigen Bewegungseinheit / Trainingseinheit gearbeitet werden. Mitunter sind temporär auch Schmerzmittel oder lokale Wärmeanwendungen als detonisierende Vorbereitungsmaßnahmen sinnvoll. Die abgeschwächte Muskulatur sollte gezielt wieder auftrainiert werden, entweder in Eigenregie oder in schweren Fällen auch mithilfe der Physiotherapie. Bei Blockierungsphänomenen kann der Manualmediziner oder auch der Osteopath/Manualtherapeut in Form manipulativer oder auch nur mobilisierender Techniken Abhilfe schaffen.
Ursachen:
Beim Postnukleotomie-Syndrom oder auch Postdiskektomie-Syndrom handelt es sich um ein Schmerzsyndrom meist nach stattgehabter Bandscheibenoperation. Eingriffe an der Wirbelsäule grundsätzlich können in bis zu ⅓ der Fälle solche anhaltenden Rückenschmerzen mit Ausstrahlung in die Bein auslösen. Schmerzhafte Vernarbungen oder lokale Irritationen können der Auslöser sein.
Symptomatik:
In den meisten Fällen handelt es sich um Schmerzen im Rücken oder aber auch mit Ausstrahlung in die Peripherie (Beine). Teilweise werden auch Missempfindungen genannt. Mitunter sind die Beschwerden ähnlich den initialen Schmerzen vor der eigentlichen Operation. Diese anhaltenden Beschwerden können auch psychosoziale Folgen wie Depressionen oder Schlafstörungen bewirken.
Diagnostik:
Entsprechend der Entstehung ist auch die Diagnose nicht immer leicht zu stellen. Mithilfe der Anamnese und dem klinischen Erscheinungsbild und ggf. auch noch gezielter bildgebender Diagnostik ist eine Eingrenzung der Ursachen möglich. Grundsätzlich gilt es Differentialdiagnosen auszuschließen.
Therapie:
Die Therapie muss individuell angepasst werden, je nach vorherrschender Symptomatik. Bei reiner Schmerzausprägung kann über eine suffiziente Schmerztherapie eine Linderung erzielt werden. Bei psychischen und psychosozialen Ausprägungen sollte der Therapieansatz auch dahingehend erweitert werden, dass Verhaltenstherapien etc. zum Einsatz kommen.
In hartnäckigen Fällen kann auch eine Rückenmarkstimulation versucht werden. Die Stimulation sollte dabei die Schmerzsignale aus dem Rückenmark überlagern.
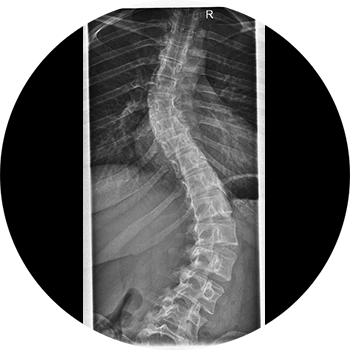
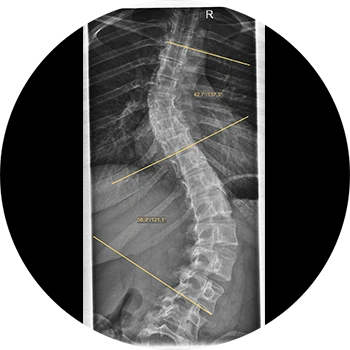
Ursachen:
2-4% der Normalbevölkerung weisen eine Skoliose auf (Geschlechterverhältnis ♀: ♂ = 5:1). In ca. ¾ der Fälle liegen idiopathische Skoliosen vor, dessen Ursachen ungeklärt bleiben. Diese werden je nach Auftreten und Alter entsprechend klassifiziert. Die restlichen ca. 20% der Skoliosen sind unterschiedlicher Genese (neuropathisch, myogen, rheumatisch, kongenital etc.).
Eine weitere Klassifikationsmöglichkeit von Skoliosen besteht auch in der Krümmungsform und deren Flexibilität (z.B. 2 Hauptkrümmungen = Double-major-Curve-Skoliose etc.).
Symptomatik:
Die Symptome sind mitunter stark abhängig vom Schweregrad der vorliegenden Skoliose. Neben der Verformung und Rumpfasymmetrie (Rippenbuckel, Schulterhochstand, Vorwölbung des Beckens = Lendenwulst etc.) können Einschränkungen der Lungenfunktion oder aber auch psychosoziale Auffälligkeiten beobachtet werden. Auch Rückenschmerzen sind grundsätzlich möglich.
Diagnostik:
Mitunter ist die Anamnese allein nicht sofort zielführend. Durch eine klinische Untersuchung und auch Röntgenaufnahmen (ganze Wirbelsäule) kann in aller Regel die Diagnose gestellt werden.
Therapie:
Die ätiologische Vielzahl bewirkt keine einheitlichen therapeutischen Vorgänge. Je früher eine Therapie erfolgen kann desto besser. Eine vollständige Restitutio ad integrum kann nur bei Säuglingsskoliosen ins Auge gefasst werden. Demnach zielen die Therapieformen insbesondere bei idiopathischen Skoliosen lediglich darauf ab einer Verschlechterung entgegen zu wirken und eine „Wuchslenkung“ zu induzieren.
Physiotherapie und ggf. orthopädische Hilfsmittel (Korsett, Rumpforthesen etc.) kommen hier überwiegend zum Einsatz. Letzteres in aller Regel aber auch nur dann, sofern noch ein Wachstumspotential zu erwarten ist.
Die Indikation zu einer operativen Sanierung der Skoliose ist bei Fortschreiten (Progredienzgeschwindigkeit) und einem Cobb-Winkel von 45-50° gegeben. Verschiedene Verfahren sind hier etabliert, u.a. dorsale und auch ventrale sowie kombinierte Operationsverfahren. Es erfolgt jeweils eine Aufrichtung und Spondylodese, also Versteifung der Wirbelsäule.
