Für jedes Gelenk einen Spezialisten.
Auch für Ihren Fuß
Die anatomische Meisterleistung des menschlichen Fußes ergibt sich aus dem Zusammenspiel von 26 Knochen und 33 Gelenken, die von über 100 Bändern zusammengehalten werden. Dadurch kann ein komplexes multifunktionelles Zusammenspiel gewährleistet werden, was den Fuß zu einem Hochleistungsorgan werden lässt.
Knöchern betrachtet wird der Fuß in den Vor-, Mittel- und Rückfuß sowie das obere und untere Sprunggelenk eingeteilt. Die zum Boden zeigende Fußsohle (planta pedis) spannt sich innenseitig zum Fußlängsgewölbe und entlang des Fußballens zum Fußquergewölbe auf. Insbesondere erstgenanntes ist als Stütze und im Rahmen der verschiedenen Gang- und Standphasen von enormer Wichtigkeit. Dabei wird die auf den Fuß wirkende Körpergewichtskraft optimal verteilt, sodass es letztlich zu keinem planen Kontakt einzelner Knochen auf dem Boden kommt, sondern durch die Verspannung des Längsgewölbes eine „federnde“ Kuppel resultiert.
Bei Versagen dieses komplexen Netzwerkes aus Bändern und Knochen kommt es unweigerlich zu Beschwerden am Fuß und sekundär aufgrund der Haltung unter Umständen auch zu Schmerzen im Knie- oder Hüftgelenk oder des Rückens. Die Ausnahme sind Kinder bis zum 11. Lebensjahr, bei denen physiologisch das Gewölbe noch nicht ausgeprägt ist und damit eine plattfuß-ähnliche Erscheinung des Fußes als normal gilt.
Auch Verletzungen oder Veränderungen auf Höhe des Sprunggelenkes (entweder oberes Sprunggelenk (OSG) oder aber auch unteres Sprunggelenk (USG)) können sekundär Beschwerden am Fuß auslösen.

Auch für Ihren Fuß
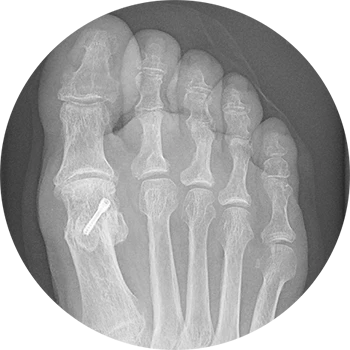
Ursachen:
Die häufigste Erkrankung des Vorfußes ist der Hallux valgus. Dabei kommt es meist aufgrund unzureichenden Schuhwerkes (zu enger oder zu spitzer Schuh etc.) oder aber aufgrund familiärer Veranlagung zu einem zunehmendem Abweichen des ersten Mittelfußknochens und damit zu einem prominenten Großzehenballen und einer nach außen zeigenden Großzehe. In aller Regel ist die Abweichung über die Jahre nach erstmaligem Auftreten zunehmend, insbesondere bei verstärktem aber falschem Sehnenzug des ersten Strahls. Im Endstadium kommt es dann schließlich noch gehäuft zu Folgeproblemen wie Hammerzehen oder Schmerzen unter dem Zehenballen (Metatarsalgien).
Symptomatik:
Erstsymptom ist häufig eine schmerzhafte Druckstelle über dem Großzehengrundgelenk. Dann kommt es zu einer verdickten, geröteten und geschwollenen Haut (Schwielenbildung). Die Großzehe weicht mit der Zeit immer weiter nach außen ab und bildet Druckstellen an den angrenzenden Zehen, die ebenfalls nach außen gedrängt werden.
Diagnostik:
Die teilweise gravierende Abweichung der Großzehe nach außen ist ohne apparative Diagnostik eindeutig erkennbar. Lediglich zur Therapieentscheidung und zur Auswahl des geeigneten operativen Vorgehens werden Röntgenbilder empfohlen. Auf eine Schnittbilddiagnostik kann in aller Regel verzichtet werden.
Therapie:
In den Anfangsstadien sind nicht-operative Therapieverfahren sinnvoll, insbesondere solange sich die Fehlstellung korrigieren lässt und flexibel ist. Erst in Stadien, in denen keine Redressierung mehr möglich ist werden operative Verfahren angewandt. Abhängig vom Schweregrad der Abweichung und des gemessenen Abweichwinkels etc. werden weichteilige oder kombiniert knöchern und weichteilige Eingriffe durchgeführt. Dabei ist das Vorgehen wissenschaftlich etabliert und „stufenweise“ aufbauend (Chevron-Osteotomie, Scarf-Osteotomie, Ludloff-Osteotomie, Akin-Osteotomie, Lapidus-Arthrodese etc.).
Nachbehandlung:
Abhängig vom gewählten operativen Vorgehen ist eine Ausfallzeit von vier bis sechs Wochen einzuplanen, bei größeren Umstellungsosteotomien mitunter auch bis zu drei Monate oder länger.
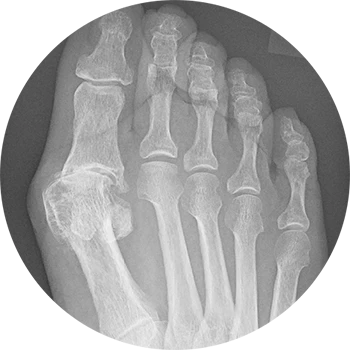
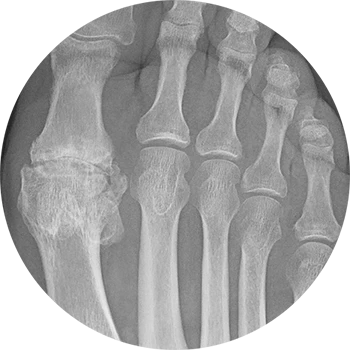
Ursachen:
Beim Hallux rigidus handelt es sich um eine Verschleißerscheinung (Arthrose) im Großzehengrundgelenk. Neben Verletzungen und Voroperationen ist sehr häufig ein multifaktorielles Geschehen (falsches Schuhwerk, familiäre Veranlagung etc.) ursächlich.
Symptomatik:
Wie auch bei anderen Gelenken können anfängliche Belastungsschmerzen zu Dauerbeschwerden werden. Die typischen Kennzeichen der Arthrose wie knöcherne Anbauten und Spangenbildung am Gelenk treten auch bei der Arthrose des Großzehengrundgelenkes auf. Das Abrollen wird aufgrund zunehmender Steifigkeit mehr und mehr zum Problem. Hautirritationen und Schwielenbildung im Schuhwerk sind die Folge.
Diagnostik:
Röntgenbilder sind zur Diagnosestellung essentiell, wobei in Extremfällen bereits klinisch der Verdacht geäußert werden kann. Nur in Ausnahmefällen sind weiterführende Diagnostiken wie eine Schnittbildgebung notwendig.
Therapie:
Die Therapie richtet sich nach den Beschwerden und den Stadien bzw. des Verschleißfortschrittes. Auf konservativem Weg können orthopädische Hilfsmittel (Einlagen, Abrollhilfen etc.), sowie eine orale Analgesie und ggf. auch eine Physiotherapie zur Anwendung kommen. Bei ausbleibender Besserung unter nicht-operativen Maßnahmen muss auch ein operatives Vorgehen mit dem Patienten diskutiert werden. Dabei besteht die Möglichkeit sowohl einer gelenkerhaltenden OP (Cheilektomie (Abtragung der knöchernen Leisten), Operation nach Valenti oder Umstellungsosteotomie (OP nach Youngswick)) oder aber bei weit fortgeschrittenen Stadien der Implantation einer Gelenkprothese und ggf. eine Versteifung. Dabei muss erfahrungsgemäß erwähnt werden, dass Versteifungstechniken am Fuß die zufriedenstellendsten Ergebnisse liefern können.
Ursachen:
Krallen- und Hammerzehe gehören zu den Zehendeformitäten und unterscheiden sich letztlich nur in der Stellung des Endgliedes (Plantarflexion zu Dorsalextension). In beiden Fällen ist ein ungeeignetes und zu enges Schuhwerk mit Druckstellen ursächlich. Neben diesen mechanischen Ursachen ist auch eine neurologische Ursache denkbar, bei der es aufgrund einer muskuläre Dysbalance zu einer Fehlstellung im proximalen Interphalangealgelenk (PIP) und dem distalen Interphalangealgelenk (DIP) kommt.
Symptomatik:
Die Zehendeformität führt aufgrund der gekrümmten Fehlstellung zur zunehmenden Einsteifung der Gelenkposition und damit auf Dauer zu mechanischen Irritationen in den Schuhen. Patienten klagen in aller Regel neben dem optisch störenden Gesamtbild über Hühneraugen (Clavus) und Schmerzen.
Diagnostik:
Die Diagnose wird in aller Regel klinisch gestellt. Röntgenaufnahmen zeigen schlussendlich nur inwieweit die betroffenen Gelenke selbst durch die Fehlstellung in Mitleidenschaft gezogen worden sind.
Therapie:
In den Anfangsstadien sind die Fehlstellungen der Zehen flexibel und redressierbar. Dann kann eine Therapie mithilfe von Silikon-Zehenspreizern oder Schienen hilfreich sein. Sobald ein rigides Stadium der Deformität erreicht ist, sind konservative Therapiemaßnahmen nicht mehr zielführend und es muss über eine operative Sanierung nachgedacht werden. Dabei sollte das gleichzeitige Vorliegen eines Hallux valgus mit in die Therapieplanung integriert werden.
In aller Regel wird bei einer Hammerzehe der Knochen gekürzt und temporär mithilfe eines Drahtes geschient (OP nach Hohmann) bzw. mit einem speziellen Implantat(z.B. pip tree). Dabei handelt es sich um eine Versteifungs-OP. Mitunter sind gleichzeitige Sehnentransferoperationen oder aber ausgedehntere OP-Techniken (OP nach Weil etc.) notwendig, insbesondere in Fällen hartnäckiger Zehendeformitäten.
Nachbehandlung:
Die temporäre K-Draht-Transfixation wird in aller Regel sechs Wochen belassen und im Anschluss entfernt. Dabei wird ein Vorfußentlastungsschuh getragen. Die Gesamtausfallzeit beträgt zwei bis drei Monate
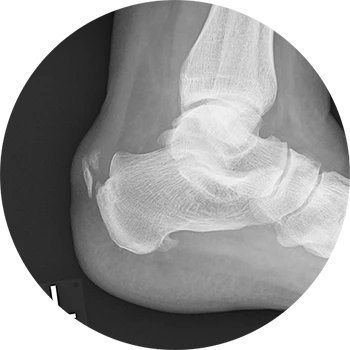
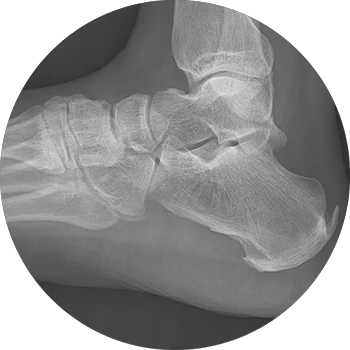
Ursachen:
Die Achillodynie beschreibt eine schmerzhafte Entzündung der Achillessehne, häufig ausgelöst durch ein Missverhältnis von repetitiven Mikrotraumata auf der einen Seite und eines mit zunehmendem Alter nachlassenden Reparaturvermögens der Sehne selbst auf der anderen Seite.
Weitere Ursachen sind Stoffwechselerkrankungen (Diabetes mellitus, Adipositas, erhöhte Harnsäurewerte etc.) oder Überlastungen im Sport, falsches Dehnen oder ungeeignetes Schuhwerk.
Symptomatik:
Beginnend oberhalb des Achillessehnenansatzes am Fersenbein klagen Patienten meist über Schmerzen unter Belastung, die bei Schonung und durch Reduktion der sportlichen Belastungen wieder nachlassen. Unbehandelt kann sich daraus schnell eine Chronifizierung ergeben, sodass Folgeprobleme aufgrund abnehmender Reißfestigkeit der Sehne (vermehrte Flüssigkeitseinlagerung in der Sehne mit Abbau der wichtigen elastischen Kollagenfasern etc.) entstehen.
Diagnostik:
Typischerweise wird die Diagnose klinisch gestellt unter Zuhilfenahme einer sorgfältigen Anamnese. Sehnenveränderungen können später mittels Ultraschall oder einer MRT-Diagnostik gezeigt werden. Im Falle einer plötzlichen, „peitschenknallartigen“ Ruptur der Achillessehne auf der Basis langjähriger schleichender Achillessehnenbeschwerden ist der Thompson-Test neben der Bestätigung eines Achillessehnenrisses im MRT beweisend.
Therapie:
In der Mehrzahl der Fälle ist eine konservative Therapie ausreichend. Grundlage für die entsprechende Therapiegestaltung ist dabei das Ausmaß der Schädigung und der Beschwerden. Dabei kommen Dehn- sowie exzentrische Kräftigungsübungen der Wadenmuskulatur zum Einsatz. Ergänzend können körpereigene Wachstumsfaktoren und Entzündungsmediatoren lokal infiltriert werden. Dabei sollten keine cortisonhaltige Präparate zum Einsatz kommen, um Kristallablagerungen im Sehnenbereich und eine damit einhergehende erhöhte Rupturrate der Sehne zu vermeiden. Daneben besteht die Möglichkeit mithilfe einer fockusierten Stoßwellentherapie den Entzündungsprozess des Gewebes einzudämmen. Mitunter sind bei darüber hinaus möglichen Haltungsschwächen und Fußfehlbelastungen durch eine professionelle Ganganalyse die Rezeptierung von Einlagen hilfreich.
Bei hartnäckigen Fällen ohne Besserung der Beschwerden trotz des Einsatzes regelmäßiger konservativer Therapieoptionen muss auch die operative Therapie überdacht werden. Dabei werden die kleineren Rupturstellen und das entündlich-nekrotische Gewebe entfernt und z.B. eine Durchflechtungsnaht der Achillessehne durchgeführt.
Im Falle eines vollständigen Achillessehnenrisses bleibt in aller Regel nur die operative Therapie mit primärer Sehnennaht in perkutaner oder offener Technik.
Nachbehandlung:
Bei kompletter Achillessehnennaht schließt sich ein ca. sechswöchiger Nachbehandlungsplan an die OP an. Erst ab der siebten Woche darf hier wieder mit freiem Bewegungsumfang trainiert werden. Bei kleineren Eingriffen sind die Zeiten der Wundheilung zu beachten. Im Anschluss daran sollte ein intensives eigenständiges Training mit Dehn- und Kräftigungsübungen über mehrere Monate durchgeführt werden.
Ursachen:
Metatarsalgie bedeutet lediglich „schmerzhafter Mittelfuß“ und ist ein Folgesymptom bei z.B. zunehmender Abweichung der Großzehe oder des Kleinzehenstrahls im Rahmen eines Hallux valgus bzw. Digitus quintus varus und der Entwicklung weiterer Zehendeformitäten eines Spreizfußes. Man spricht in diesem Zusammenhang auch von einer Transfermetatarsalgie, da die eigentliche Ursache nicht der Schmerzlokalisation des Patienten entspricht.
Symptomatik:
Patienten beschreiben meistens einen Schmerz am Fußballen, den sie genauestens lokalisieren können. Dabei kann mitunter das tatsächliche Krankheitsbild, das den Schmerzen vorausgeht, bis zuletzt asymptomatisch erscheinen und die Metatarsalgie als Erstsymptom fungieren.
Diagnostik:
Die Diagnose wird klinisch gestellt. Im Falle von nicht eindeutig erkennbarer Grunderkrankung sind Röntgenaufnahmen hilfreich.
Therapie:
Die allermeisten Fälle können mithilfe von Schuheinlagen und / oder weicherem und gefedertem Schuhwerk gut therapiert werden.
In fortgeschritteneren Stadien und sekundären Hautauffälligkeiten wie Schwielen oder Hornhautspornen sollte die zugrundeliegende Pathologie behoben werden. Bei Vorliegen eines Spreizfußes wird das Missverhältnis der Länge der Mittelfußknochen entsprechend behoben (OP nach Weil). Dabei bleibt die originäre Anatomie erhalten.
Nachbehandlung:
Wie auch bei anderen Fußoperationen sollte eine engmaschige Kontrolle in der Wundheilungsphase erfolgen, sodass es nicht zu Wundheilungsstörungen kommt. Die Entlastung in einem Vorfußentlastungsschuh wird insgesamt für sechs Wochen empfohlen. Bis zur gewohnten Vollbelastung muß mit einer Gesamtausfallzeit von acht bis zwölf Wochen gerechnet werden.
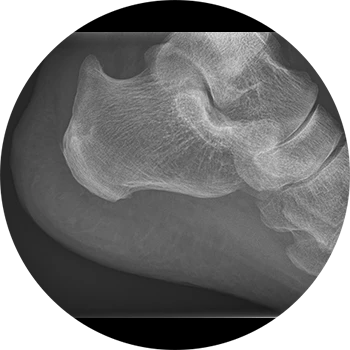
Ursachen:
Die Haglund-Exostose ist eine angeborene knöcherne Ausziehung / Verbreiterung des Fersenbeines, welche in aller Regel klinisch stumm bleibt. Mitunter kommt es aufgrund der Nähe zur Achillessehne und des Schleimbeutels (Bursa subachillea ) zu Irritationen der Sehne, sodass Schmerzen entstehen. Bei chronischen Reizungen kann auch eine Sehnenentzündung (Tendinitis der Achillessehne) resultieren, die wiederum Einfluss auf die Sehnenqualität und deren Reißfestigkeit hat.
Symptomatik:
Patienten berichten von Anlaufschmerzen und lokalen Beschwerden auf Druck etc. ähnlich wie bei einer Achillodynie. Unterschied zur typischen schmerzhaften Sehnenreizung der Achillessehne ist die Lokalisation direkt auf Höhe des Fersenbeins (Calcaneus). Auf Dauer sind die Beschwerden auch durch die getragenen Schuhe mit zu enger oder fester Fersenkappe auslösbar.
Diagnostik:
Der klinische Verdacht einer chronischen Reizung der Bursa subachillea aufgrund einer mechanischen Ursache wird mittels Röntgenbild untermauert. Dabei ist die seitliche Aufnahme, im Zweifelsfall im Seitenvergleich, durchzuführen. Sonografische oder MRT-Kontrolle werden zur Diagnosesicherung durchgeführt.
Therapie:
Die Therapie ähnelt der Therapie der Achillodynie, wobei ausgiebiges Dehnen und gezielte Kräftigungsübungen der Wadenmuskulatur , insbes. In Form von exzentrisch-reaktiven Übungen im Vordergrund stehen. Zur Reizlinderung kann auch die Infiltration entzündungshemmender Substanzen oder körpereigener Wachstumsfaktoren hilfreich sein. Genau wie auch bei Sehnenentzündungen an anderen Stellen des menschlichen Körpers sollte von einer Cortisoninfiltration ins Sehnengewebe Abstand genommen werden.
Sind unter sämtlichen nicht-operativen Maßnahmen keine Besserungen zu erzielen, so kann in einem invasiveren Schritt die mechanische Irritation der Achillessehne in Form einer Abtragung des Fersenbeinhöckers (entweder offen oder auch arthroskopisch) inklusive der schmerzhaften Bursa erfolgen.
Nachbehandlung:
Da im Falle der Haglundexostosenabtragung die Achillessehne in aller Regel nicht von ihrem Ansatz am Fersenbein gelöst wird, entspricht die Nachbehandlung der einer funktionellen Therapie mit kurzfristiger Schonung zur Vermeidung von Wundheilungstörungen und rascher Aufbelastung im schmerzfreien Bereich. Insgesamt wird mit einer Ausfallzeit von sechs bis acht Wochen gerechnet.
